

现在,很多脑梗的患者出现了一种吃不下饭,喝不下水,食物无法进入食道的问题,我们称之为吞咽障碍。

很多人可能不知道吞咽障碍不仅影响生活质量还可能带来肺部感染等严重并发症,尤其是脑卒中、脑外伤患者以及老年群体都是吞咽障碍的高发人群。
针对脑卒中导致的吞咽障碍患者临床上非常常见,这些患者都可能会出现流口水,吞咽呛咳,吃东西咽不下去等症状,在此,我们来了解一下吞咽障碍应该如何科学应对呢?在临床上针对这三种类型的吞咽障碍有哪些表现呢?然后我们后期该如何去做康复训练呢?
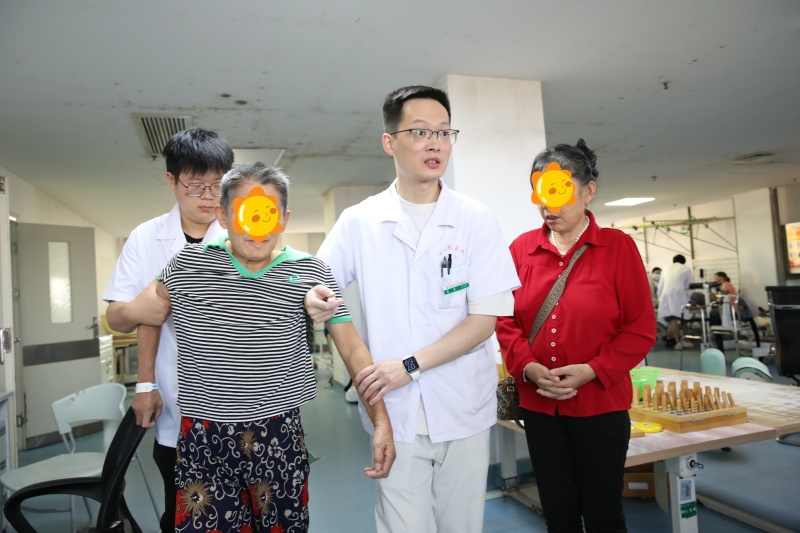
以下是核心康复评估与治疗方案:
一、康复评估:评估核心目标是明确吞咽障碍的严重程度、受累环节及潜在风险,为治疗方案制定提供依据。
1.临床床旁评估(初步筛查):无需特殊设备,由医护人员现场完成,适用于初步判断。病史采集:了解病因(如脑卒中、脑外伤、帕金森病、头颈部肿瘤术后等)、吞咽困难持续时间、进食时的异常表现(如呛咳、声音嘶哑)。口腔检查:观察口腔黏膜、牙齿、舌肌运动(如伸舌、鼓腮力量)、软腭抬高能力,排除口腔结构异常。进食试验:让患者吞咽不同稠度的食物(如稀液体、稠粥、软固体),观察是否出现呛咳、吞咽延迟、进食速度减慢等,初步判断误吸风险。
2.仪器评估(精准诊断):适用于临床评估后需明确吞咽机制异常的患者。吞咽造影检查(VFSS):通过X线动态观察患者吞咽不同造影剂(不同稠度)时,口腔、咽喉、食道的运动过程,可精准发现误吸部位、吞咽延迟程度。纤维喉镜吞咽功能检查(FEES):通过喉镜直接观察咽喉部结构,评估吞咽时声带运动、食物残留情况,无辐射,适合无法配合VFSS的患者(如卧床者)。
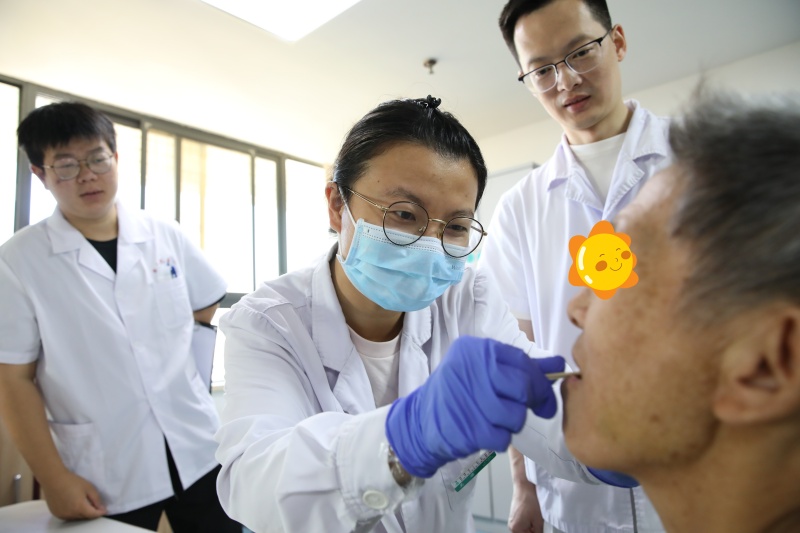
二、康复治疗:治疗原则为“安全进食+功能改善”,优先解决误吸风险,再通过训练恢复吞咽肌肉力量与协调性。
1. 饮食调整(基础干预):根据评估结果调整食物稠度和进食方式,避免误吸。稀液体(如水、果汁)易误吸,可添加增稠剂(如玉米淀粉、专用增稠粉),调至“蜂蜜状”“布丁状”。避免干硬、黏性食物(如坚果、汤圆),选择软食(如蒸蛋、烂面条、泥状蔬菜)。
进食方式:坐位或半坐位(床头抬高30°以上),小口慢咽,每口吞咽后咳嗽1次,清除咽喉部残留食物。
2.吞咽功能障碍治疗:吞咽障碍的症状多样,比如口角流涎,饮水呛咳,反复肺部感染等。这些都是身体发出的警报,根据不同阶段的功能异常吞咽障碍可以大致分为口腔期、咽期和食管期三大类,治疗方法也各有侧重。
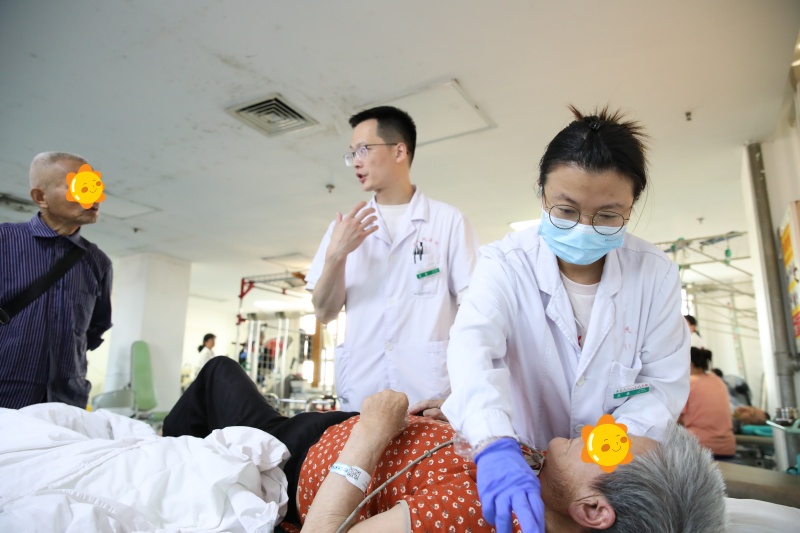
第一大类:首先是口腔期吞咽障碍常见问题包括:下颌、口面部肌肉无力,舌头活动受限或是吞咽反应延迟。比如,患者口不能张开,吃饭时咀嚼困难,甚至含着食物半天吞不下去。针对这些问题我们会通过下颌开合训练,唇部运动操像撅嘴、鼓腮这些动作。还有舌头的主被动牵伸练习。如果是吞咽延迟还可以用冰刺激味觉刺激的方法唤醒口腔感知觉能力。
第二大类:咽期的吞咽障碍往往更危险,患者容易出现误吸,也就是食物进入气道引发呛咳,肺部感染。常见问题有舌骨上抬不足,咽喉残留食物等。这时候我们会采用Shaker训练法。通过低头吞咽动作强化咽喉部肌肉,还有门德尔松手法能帮助打开食管入口。用力吞咽法可以促进舌根运动减少食物残留,这些训练需要在专业指导下进行,安全性和效果更有保障。
第三大类:食管期吞咽障碍主要是环咽肌打不开,导致食物“卡脖子”,目前最常用的是球囊扩张技术,通过特殊工具反复牵拉肌肉重建大脑对吞咽的神经控制。很多脑卒中后环咽肌失迟缓的患者通过这种方法恢复了吞咽功能。
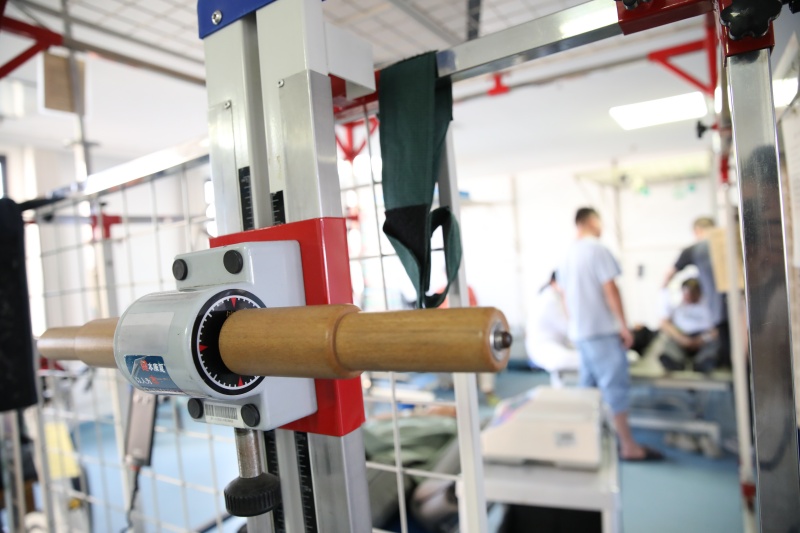
3.物理因子治疗(辅助干预):神经肌肉电刺激(吞咽电刺激,VitalStim):将电极贴于颈部咽喉部,通过低频电流刺激吞咽相关肌肉(如舌骨下肌群),促进肌肉收缩,改善吞咽功能,适合吞咽肌肉无力的患者(如脑卒中后、老年衰弱者),通常每次20-30分钟,每周5次,10-15次为1个疗程。生物反馈训练:结合仪器(如肌电图生物反馈仪),让患者实时看到自己吞咽肌肉的活动强度,通过视觉反馈调整吞咽动作,提升训练效果。(图/文 宣教科 张震 医学康复科)
地 址:应城市人民医院康复医学科(门诊七楼)
咨询电话:0712-3245893
吞之有道,食之有味,人间唯有爱和美食不可辜负!